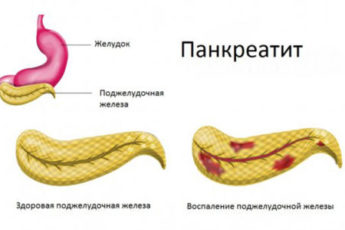
Обострение панкреатита и холецистита возможно как у детей, так и у взрослых. Данные заболевания характеризуются воспалением поджелудочной железы и желчного пузыря, приводя к нарушению пищеварения и различным опасным осложнениям. На хронический панкреатит приходится до 10% всех диагнозов в гастроэнтерологии. Чаще болеют женщины средних лет и мужчины пожилого возраста. Хронический же холецистит диагностируется преимущественно у людей 40-60 лет.
Причины
Обострению холецистопанкреатита способствуют следующие факторы:
- ускорение СОЭ,
- повышение уровня лейкоцитов,
- повышение активности ферментов печени.
При исследовании кала больных выявляется изменение уровня эластазы и большое количество жиров. Оценить состояние тканей можно методом УЗИ или томографии. При обострении заболевания выявляются диффузные изменения, отек, спайки, нарушение моторики пузыря и расширение желчных протоков.
Дифференциальная диагностика проводится с кистами, опухолями, гастритом, болезнью Крона, энтероколитом, язвенной болезнью и дискинезией желчных путей.
Лечение
Лечением больных занимается врач-гастроэнтеролог. При данной патологии чаще всего проводится консервативная терапия. Она включает в себя:
- соблюдение строгой диеты,
- отказ от алкоголя,
- применение симптоматических лекарств,
- физиопроцедуры,
- дезинтоксикацию организма,
- применение антибиотиков,
- использование ферментных препаратов (в фазу ремиссии).

При развитии осложнений требуется госпитализация. Нередко проводится инфузионная терапия. Применяются солевые и белковые растворы.
Медикаментозная терапия
При обострении заболевания применяются следующие группы препаратов:
- НПВС,
- анальгетики,
- спазмолитики,
- желчегонные,
- антибиотики широкого спектра,
- дезактиваторы панкреатических ферментов.
При воспалении поджелудочной железы и желчного пузыря и выраженном болевом синдроме назначаются препараты обезболивающего спектра действия. К ним относятся Дюспаталин, Спарекс, Ниаспам, Баралгин, Дротаверин, Но-Шпа и Спазмалгон. Они назначаются с учетом возраста больных и противопоказаний. При выраженном болевом синдроме на фоне обострения заболевания могут проводиться новокаиновые блокады.
Вне периода обострения могут назначаться желчегонные лекарства на основе урсодезоксихолевой кислоты. К ним относятся Урдокса, Урсофальк и Урсосан. Они стимулируют выведение желчи, нормализуя тем самым пищеварение. При обострении заболевания коротким курсом могут быть назначены антисекреторные лекарства из группы блокаторов протонной помпы (Омез, Рабиет, Париет, Санпраз).
Часто в схему лечения включают антибиотики (цефалоспорины, пенициллины). Они применяются в форме таблеток, капсул, порошков или же вводятся инъекционным способом. Антибиотики могут назначаться и с профилактической целью для предупреждения гнойных осложнений (абсцессов). При длительном использовании препаратов внутрь назначаются эубиотики (Линекс, Бифиформ).

В фазу ремиссии при отсутствии болевого синдрома показаны ферменты. Они назначаются только при секреторной недостаточности поджелудочной железы. Наиболее часто применяются такие ферментные лекарства, как Панкреатин-Лект, Пензитал, Мезим Форте, Креон 10000, Пангрол 10000, Креон 10000, Микразим, Панзинорм и Фестал. Если причиной воспаления послужили паразиты (простейшие или гельминты), то назначаются противоглистные или противопротозойные препараты.
Физиопроцедуры
При нарушении работы пузыря и поджелудочной железы полезны физиопроцедуры. Наиболее часто проводятся:
- Электрофорез. Этот метод лечения предполагает введение лекарства под кожу при помощи электрического тока.
- Рефлексотерапия. Воздействие на чувствительные точки.
- СМТ-Терапия. На ткани больного человека воздействуют переменным модулированном током.
Если у человека обострение заболевания, то полезны водные процедуры и грязелечение.
Хирургическое вмешательство
При наличии в полости желчного пузыря камней требуется хирургическое вмешательство. При частых обострениях орган удаляется. Данная операция называется холецистэктомией. Проводится она в плановом порядке. Желчный пузырь может удаляться лапароскопическим способом. При нем в брюшной полости делается небольшой прокол. Данная операция является менее травматичной. Косметический дефект минимален.
При обострениях заболевания и камнях возможно проведение холецистэктомии из минидоступа. Реже применяется холецистостомия. Данная операция предполагает наложение дренажа для оттока желчи. Данная операция чаще всего проводится пожилым и ослабленным людям. Менее эффективно при обострении заболевания дробление камней. Данная процедура не позволяет предупредить рецидивы в будущем.
При обострении панкреатита оперативное вмешательство оправдано в случае развития гнойных осложнений, сужения сфинктера Одди, сильного склероза тканей, образования кист и псевдокист. Могут проводиться:
- сфинктеротомия,
- иссечение камней,
- вскрытие абсцессов,
- удаление части или всей поджелудочной железы.
Хирургическое лечение проводится по строгим показаниям.
Хронический и острый панкреатит. Панкреатит и калькулезный холецистит безопасное лечение.Холецистит, лечение. Дискинезия желчного пузыря: как лечить без лекарств.
Народные средства
Во время обострения заболевания в дополнение к диете и медикаментозной терапии можно использовать лекарственные растения и другие народные средства. Они применяются с осторожностью и только с разрешения гастроэнтеролога. При обострении холецистита и панкреатита полезны:
- бессмертник,
- пижма,
- барбарис,
- перечная мята,
- анис,
- фенхель,
- укроп,
- зверобой,
- подорожник,
- ромашка аптечная,
- девясил,
- кориандр,
- расторопша,
- лен.

Из этих растений готовятся настои, отвары и настойки для употребления внутрь. При наличии камней в желчном пузыре некоторые средства (цикорий) противопоказаны. Больным полезно пить щелочную минеральную воду. Она показана после обострения при отсутствии боли. При панкреатите и холецистите возможно употребление меда.
Диета
В первые дни обострения холецистита и панкреатита рекомендуется отказаться от пищи. Можно пить только воду. Больным холециститом и панкреатитом назначается лечебный стол №5. Нужно питаться дробно (небольшими порциями) каждые 3-3,5 часа в одно и то же время.

Необходимо исключить из рациона:
- алкогольные напитки,
- газированную воду,
- сырые фрукты и овощи,
- яичный желток,
- острые, жирные и жареные блюда,
- специи,
- изделия из сдобного теста,
- мороженое,
- жирные кремы,
- свинину,
- говядину,
- субпродукты,
- наваристые бульоны,
- сало,
- сливочное масло.

Необходимо ограничить потребление кондитерских изделий. Больным нужно пить больше чистой воды. При обострении можно есть следующие продукты:
- отварное мясо, рыбу и овощи,
- курагу,
- изюм,
- паровые котлеты,
- крупы,
- нежирные кисломолочные продукты.
Диеты нужно придерживаться минимум месяц.
Сколько длится обострение панкреатита и холецистита
В легких случаях обострение продолжается несколько часов, после чего состояние больных улучшается. При наличии камней в желчном пузыре симптомы могут беспокоить несколько дней.
Возможные осложнения
Наиболее частыми осложнениями обострения холецистита и панкреатита являются:
- воспаление желчных протоков,
- реактивное воспаление печени,
- прободение стенки желчного пузыря,
- желтуха,
- развитие гнойного холецистита,
- воспаление передней брюшной стенки,
- сепсис,
- полиорганная недостаточность,
- трофические расстройства,
- синдром диссеминированного внутрисосудистого свертывания,
- нарушение функции почек и легких,
- вторичный сахарный диабет,
- энцефалопатия.
Профилактика обострения панкреатита и холецистита

Профилактика обострений сводится к соблюдению назначений врача (приему лекарств, отказу от алкоголя и правильному питанию).