Радикулит, лечение которого будет рассмотрено в нижеследующем тексте, представляет собой ущемление корешков спинномозговых нервов. Возникает на фоне прогрессирующего остеохондроза, спондилеза, спондилолистеза. На начальном этапе характеризуется появлением болезненных прострелов с иррадиацией боли по ходу нервного ствола. Длительная компрессия нерва приводит к появлению парестезий, снижению мышечного тонуса, нарушению температурной и тактильной чувствительности. Полностью устранить причину болезни практически невозможно. Лечение радикулита направлено на снятие клинической симптоматики и замедление прогрессирования основного патологического процесса.
Медикаментозная терапия
Медикаментозное воздействие является основой, позволяющей снять болевой синдром и добиться относительной нормализации состояния больного. Помимо этого, действие лекарственных препаратов направлено на купирование вторичного мышечного спазма, замедление деструктивных процессов позвоночника. Лечение острого радикулита производится с применением следующих медикаментозных средств:
- Анальгетики. Используются только для купирования выраженной болезненности, в частности для решения вопроса о том, что делать при приступе радикулита. Препарат выбора – кеторол или кеторолак. Для достижения максимального эффекта препарат вводят парентерально, в дозе 30-60 мг. В тяжелых случаях допускается применение наркотических анальгетиков: морфин, трамадол, промедол.
- Противовоспалительные. К числу противовоспалительных средств, применяющихся при радикулите, относится индометацин, диклофенак. Последний назначают по 75 мг дважды в сутки, внутримышечно. Средства с противовоспалительным действием обладают слабым обезболивающим эффектом, поэтому после купирования выраженного болевого синдрома они используются вместо анальгетиков. Лечение поясничного радикулита НПВП производят курсами, лекарство принимают только при наличии симптомов.
- Центральные миорелаксанты. Наиболее распространенный представитель – мидокалм. Препарат назначают внутримышечно, по 1 мл, дважды в сутки. Средство способствует снятию вторичного мышечного спазма, опосредованному устранению болевого синдрома, восстановлению подвижности пораженного участка.
- Хондропротекторы. Представители – хондроитина сульфат, терафлекс. Содержат в себе строительный материал для хрящевой ткани, способствуют частичной регенерации суставных поверхностей. При обострении радикулита не применяются. Показаны в стадии ремиссии как средство предотвращения обострений болезни. Обладают высокой стоимостью, поэтому назначаются пациентам с учетом финансового благополучия последних.
- Спазмолитики. В большинстве случаев используется но-шпа, папаверин. Цель – купирование локального сосудистого спазма в зоне поражения, восстановление кровотока в тканях, обеспечение мышечных массивов достаточным количеством кислорода и питательных веществ. Для устранения спазма поперечнополосатой мускулатуры спазмолитики не подходят и в качестве замены миорелаксантов не применяются.
- Местные раздражающие средства. С целью лечения и купирования симптомов радикулита применяют перцовые пластыри. Суть их действия заключается в локальном расширении кожных сосудов, создании гиперемии, оттягивании части крови от воспаленного участка мышцы.

При недостаточной эффективности системной лекарственной терапии пациенту назначаются блокады с новокаином, гидрокортизоном, цианокобаламином. При этом врач вводит лекарственный раствор в непосредственной близости от пораженного нерва, тем самым делая невозможной передачу нервных импульсов. Отсутствие боли приводит к уменьшению или полному исчезновению рефлекторного мышечного спазма. За счет этого достигается многомесячный анальгетический и лечебный эффект. Сам же анестетик действует всего несколько часов.
Оперативное лечение
Оперативное лечение радикулопатии проводится по абсолютным или относительным показаниям. Обязательной операции требует радикулит, симптомы которого прогрессируют, несмотря на полный набор консервативных лечебных методик. При этом развивается прогрессирующий парез участков, иннервируемых пораженным нервом. Относительным показанием считают длительный и рецидивирующий болевой синдром без признаков неврологической недостаточности. Эффективность операции не всегда является удовлетворительной. Примерно у 20% больных боли после вмешательства не исчезают, а иногда и усиливаются.
Вмешательство проводится под общим наркозом, в условиях нейрохирургической операционной. Суть работы хирурга заключается в восстановлении анатомических параметров межпозвонковых отверстий. Для этого удаляются межпозвонковые грыжи, пораженные позвонки устанавливаются в необходимое положение и фиксируются наружными пластинами по боковым отросткам. Для заполнения пустот применяют костную стружку или специальный цемент. Основой послеоперационного периода является ранняя активизация пациента. Это ускоряет заживление и позволяет избежать застойных явлений.
Физиотерапия
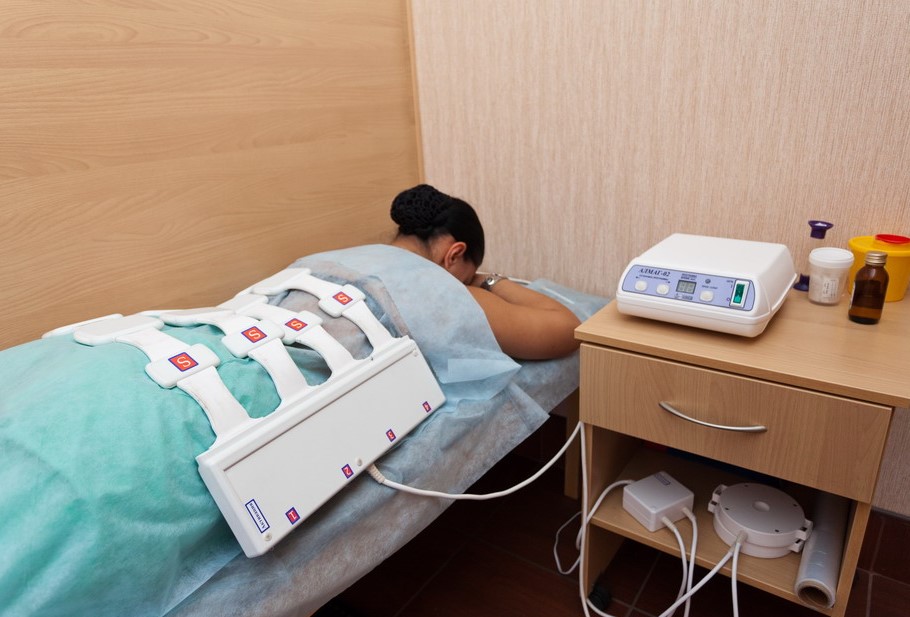
Цель физиотерапии — достижение анальгетического, противовоспалительного, фибромодулирующего действия. К числу анальгетических методов относится:
- Диадинамотерапия. Использование диадинамических токов в области болевых ощущений. При этом происходит подавление пульсации в чувствительных волокнах, достигается обезболивающее действие. Метод основывается на прекращении передачи болевых импульсов в центральную нервную систему.
- Ультрафиолетовое облучение в эритемных дозах. Обладает регенеративным действием, способствует оттоку крови от пораженного участка. Уменьшает отечность спазмированных мышц, способствует декомпрессии нерва и ослаблению болевого синдрома.
- Низкочастотная магнитотерапия. За счет разнонаправленных колебаний магнитного поля происходит стимуляция местного кровотока, активизация обменных и регенеративных процессов. Процедура обладает противовоспалительным и анальгетическим действием.
- Красная лазеротерапия. Воздействие лазерного излучения в красном спектре способствует расширению капиллярной сети, уменьшению проницаемости сосудов. Купируется отек, область патологии дегидратируется. Действие процедуры — противоотечное, противовоспалительное, регенерирующее.
Нужно понимать, что сама по себе физиотерапия не обладает достаточным терапевтическим влиянием. В острой стадии болезни она может использоваться только как вспомогательное средство. Вне приступа физиолечение применяют для поддержания достигнутого состояния.
ЛФК

Лечебная физкультура применяется вне обострения, при доказано отсутствующем спондилолистезе. Острый радикулит —, противопоказание для физической нагрузки. С помощью физических упражнений удается достигнуть улучшения микроциркуляции в пораженной зоне, предотвратить развитие мышечного спазма, продлить ремиссию. Подбор тренировочного комплекса производит врач и инструктор ЛФК. Больной может заниматься под присмотром специалистов или самостоятельно. Наиболее распространены следующие виды упражнений:
- Прогибание спины из положения стоя в коленно-локтевой позиции. Упражнение выполняют 3-5 раз за подход, по 4 подхода в сутки.
- Качающиеся повороты ног в горизонтальной плоскости из положения лежа на спине с вытянутыми вдоль тела руками. Повторять 10 раз в каждую сторону, 2-4 раза в сутки.
- Вытяжение позвоночника. Для этого больному требуется лечь на жесткую кровать, взяться руками за спинку и вытягивать собственное тело за счет рук, оставляя ноги в неподвижности.
- Подъемы таза, лежа на спине с согнутыми ногами. Выполнять 3-5 раз за подход, по 3-5 подходов в сутки.
- Наклоны вперед. Исходное положение —, сидя на полу с прямой спиной. Руки располагаются на коленях. Больной выполняет наклон до появления легкого напряжения в пояснице. Сохранять достигнутую позицию следует 5-8 секунд, после чего необходимо вернуться в исходное положение.
- Подъем ног, лежа на спине. Угол подъема составляет 45o, время удержания достигнутой позиции —, 3-10 секунд. Выполнять по 4 подъема на каждую ногу за 1 подход. В сутки требуется 4 подхода.
Задумываясь о том, чем лечить необостренный радикулит и какие упражнения включать в план тренировки, следует учитывать состояние больного и его физические возможности. Молодым пациентам с незначительными органическими изменениями могут быть назначены некоторые общегимнастические методы работы: плавание, вис на перекладине, подтягивания. Пожилые люди и пациенты, страдающие тяжелым остеохондрозом, должны выполнять облегченные упражнения.
Массаж

Говоря о том, как лечить радикулит, нельзя не упомянуть массаж. Он выполняется с использованием таких приемов, как поглаживание, растирание, вибрация, движения с сопротивлением, встряхивания. Методы работы в ходе одной процедуры чередуются от мягких к жестким. Массажист начинает с поглаживания, тем самым подготавливая пациента к более агрессивному воздействию, разогревая кожу и мышцы. Далее следует растирание, движения с сопротивлением, вибрация. Встряхивания применяют в последнюю очередь.
С помощью массажа удается активизировать мышцы, улучшить их кровоснабжение, уменьшить отечность в пораженной области. Кроме того, грамотное воздействие стимулирует восстановительные процессы, увеличивая поступление к зоне патологии кислорода и питательных веществ. Массаж не является полностью безопасной процедурой. В поисках того, как снять боль при приступе радикулита, прибегать к его использованию нельзя. Недопустимы и самостоятельные попытки воздействовать на болезненную зону. Манипуляцию должен выполнять специалист, имеющий соответствующее образование.
Радикулит —, один из симптомов остеохондроза —, тяжелого деструктивного процесса, поражающего позвоночник. Неправильное лечение способно негативно отразиться на состоянии больного вплоть до его инвалидизации. Поэтому заниматься самолечением недопустимо. Все методики, описанные выше, требуют врачебного назначения. При первых признаках болезни следует обратиться в медицинскую организацию. Врач подскажет, чем снять сильную боль при радикулите и предотвратить ее появление в будущем.