Крупозная пневмония – это острое патологическое состояние, имеющее инфекционно-аллергическую природу. В процесс вовлекаются ткани, доли легкого или их части. Иногда формируются небольшие очаги поражения в отдельных сегментах или, наоборот, обширная патология, охватывающая несколько долей сразу.
Крупозная пневмония может распространяться, как в одном, так и сразу в обоих легких. Патогенез начинается под влиянием резких реакций гиперчувствительности в альвеолах, там скапливается инфильтрат, происходит отекание бронхов. При этом на плевре формируются фиброзные отложения, которые ухудшают газообмен. Вовлечение в патологический процесс плевры ведет к осложнению – возникает плевропневмония.
Первые симптомы заболевания
Начинается болезнь остро, возбудитель крупозной пневмонии – чаще всего пневмококк. Первым симптомом становится повышение температуры тела до высоких показателей. Начаться воспаление легких может и с продромального периода, когда у пациента развиваются такие признаки:
- общая слабость и вялость,
- сильные головные боли,
- ухудшение или полное отсутствие аппетита,
- нарушений функционирования органов желудочно-кишечного тракта.
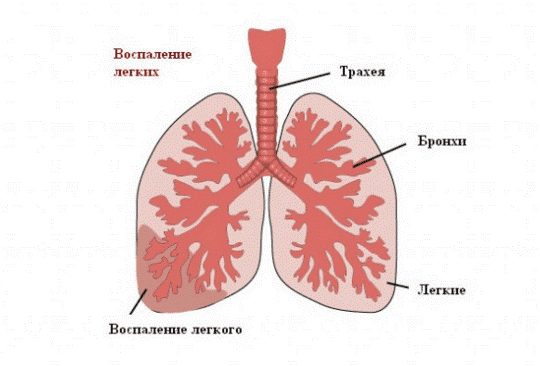
Макропрепарат: пораженная часть доли легкого имеет плотную консистенцию, она серая с утолщенной плеврой, становится похожей на долю печени.
Микропрепарат: Воспаление распространено на весь гистологический срез, просветы альвеол заполнены серозной жидкостью, которая неплотно прилегает к альвеолярным стенкам. Воспаление не затрагивает перегородки между альвеолами, отсутствует в стенках бронхов и перибронхиальной ткани.
У взрослых
У взрослых крупозное воспаление легких имеет острое начало. Первым проявлением становится подъем температуры до 39 – 40 градусов. Больной испытывает дрожь, ему холодно, а конечности становятся ледяными.
По мере активизации воспаления, симптомы крупозной пневмонии дополняются:
- болями в боку на пораженной стороне. Боль ноющая или колющая, может иметь разную силу, иногда иррадиирует в живот и плечо. Болевые ощущения, как правило, проходят через 2 – 3 дня с момента возникновения заболевания. Когда они не отступают еще дольше – это опасный сигнал, так как болезнь могла затронуть эмпиему плевры.
- малопродуктивным кашлем. Через 3 дня он преобразуется во влажный с отхождением густой мокроты пенистой консистенции и белого цвета. Из-за примеси крови слизь постепенно приобретает ржавый оттенок, пациент жалуется на сильную одышку из-за затрудненности вдоха.
- небольшим отставанием пораженной стороны грудной клетки в дыхательном акте.
- развитием цианоза из-за проблем с газообменом, так как ткани не получают достаточный объем кислорода для правильного функционирования. Цианоз обычно виден на носогубном треугольнике, на пальцах рук и ног, на губах.
- холодностью конечностей, хотя весь кожный покров на теле становится горячим и сухим.
- задействованием в акте дыхания вспомогательной мускулатуры.
У детей
В последнее время крупозная пневмония у детей диагностируется намного реже. Ему больше подвержены дети дошкольного и школьного возраста, и намного меньше случаев у малышей от года до трех. Заболевание протекает не так, как у взрослых, есть некоторые особенности в связи со строением организма ребенка. У детей на первых этапах поражения не развивается боль в боку, кашель и озноб. К основным признакам патологического состояния относятся:
- рвота,
- побледнение кожного покрова,
- вздутие и боль живота,
- учащение дыхания,
- подъем температуры и судороги,
- ригидность затылка.
Перечисленные проявления болезни чем-то напоминают менингит, но врач дифференцирует крупозную пневмонию по острой дыхательной недостаточности. У ребенка с первых дней развития заболевания в дыхании принимают участие дополнительные мышцы – это проявляется раздуванием крыльев носа, сильной болью во время кашля и постоянным лежанием именно на пораженной стороне.
Этапы развития болезни
Если течение типичное, то с момента заражения до выздоровления выделяется несколько стадий крупозной пневмонии:
- Прилив.
- Опеченение.
- Разрешение.
Стадия прилива
Стадия прилива включает в себя образование воспалительного процесса. При этом нарушается кровоток в микрососудах легких, перегородки дыхательных мешочков уплотняются, наливаются кровью, снижается гибкость ткани легкого. Одновременно в дыхательные мешочки выделяется экссудат из клеток от воспаления и плазмы крови. Эта серозная жидкость выстилает слизистую дыхательного мешочка изнутри, прилегая к его стенкам. Из-за этого ухудшается способность легкого участвовать в дыхании.
В завершении прилива воспаление влияет и на плевру, в связи с чем проявляется боль и ограниченность движения грудной клетки на пораженной стороне. Время развития этой стадии составляет максимум 2-е суток.
Стадия опеченения
Особенности течения крупозной пневмонии на этой стадии характеризуются заполнением дыхательных мешочков серозной жидкостью, из-за чего полностью утрачивается воздушность легкого. Пораженная доля становится похожа на долю печени, в связи с чем и такое название.
Стадия разрешения
На этом этапе серозная жидкость начинает понемногу рассасываться, легочная ткань восстанавливает воздушность, гибкость, снова вовлекается в дыхательный акт.
Диагностика
Диагностировать крупозное воспаление в легких не сложно, потому что признаки патологического процесса являются специфичными. При первых острых симптомах, свидетельствующих о поражении или прогрессировании болезни, требуется обратиться в больницу за квалифицированной помощью специалиста.
В сложившейся ситуации наиболее информативным способ выявления заболевания считается рентгенографическое обследование. Оно позволяет установить наличие и размеры очагов поражения. Крупозная пневмония у детей и взрослых чаще всего выявляется при помощи рентгена. Данное обследование помогает врачу выявить такие признаки:
- выпуклые границы пораженной доли легкого,
- равномерное затемнение доли,
- четкая реакция плевральной оболочки.
Если посредством рентгена не получается точно поставить диагноз, то реализуется компьютерная томография или МРТ. Также диагностика крупозной пневмонии включает:
- общий анализ крови и мочи,
- биохимия крови,
- анализы слизи, мокроты при крупозной пневмонии с целью реализации бактериологической диагностики.
Основные методы терапии

Основное правило успешного лечения крупозной пневмонии – подбор антибактериального препарата. Чаще всего причиной развития воспалительного процесса являются пневмококки – это микробы, которые чувствительны к пенициллиновому ряду. Значит, в качестве основного препарата применяется пенициллин и его производные.
Если врач выявляет факторы вероятной устойчивости бактерий к выбранному антибактериальному препарату, то в лечении используются препарат «защищенных» пенициллинов – амоксициллин. Если первоначальная схема лечения не дала результатов спустя 3- суток, врач меняет лекарства.
Часто выбором для лечения крупозной пневмонии становится Кларитромицин, который относится к группе макролидов. В качестве средств при тяжелом состоянии используются Моксифлоксацин или Левофлоксацин, также из группы макролидов. С таких средств терапию никогда не начинают.
Эффективность антибактериальной терапии зависит от соблюдения дозы и частоты приема. Неправильная схема спровоцирует выработку устойчивости к препарату у бактерий. Также перед началом использования таблеток врач проводит тест на реакции гиперчувствительности к препарату.
В дополнение к антибиотикам в обязательном порядке нужно лечение крупозной пневмонии следующими способами:
- лекарственная терапия: отхаркивающие, бронхорасширяющие, противогерпетические,
- противовоспалительные, противогрибковые, обезболивающие препараты в зависимости от состояния пациента,
- щадящая диета и полноценное питание при появлении аппетита,
- оксигенотерапия,
- питьевой режим: не меньше 3 л воды за сутки,
- ЛФК – проводится по мере восстановления здоровья больного,
регулярное проветривание помещения.
Помимо непосредственного влияния на возбудителя заболевания, врач может комплексно назначать другие методы лечения. Как правило, они позволяют лечить посредством улучшения процесса отхождения мокроты, увеличить дренаж в бронхах. Сюда относится специальный массаж грудной клетки, упражнения дыхательной гимнастики.
Крупозная пневмония у детей и взрослых обязательно предполагает прием муколитиков для облегчения кашля – они хорошо действуют для отхождения мокроты – Бромгексин, Амброксол, Ацетилцистеин.
Возможные ухудшения пациента
Любая форма воспаления в легких – может стать смертельно опасной патологией, потому что на фоне проблем с дыханием начинают прогрессировать серьезные осложнения крупозной пневмонии:
- гнойный плеврит,
- перикардит,
- инфекционно-токсический шок,
- сепсис,
- выпотный плеврит,
- абсцесс.
Современная медицина в состоянии бороться с самыми тяжелыми заболеваниями. Раньше при таком диагнозе пациент умирал, но сейчас прогресс шагнул вперед, появились антибиотики, болезнь при правильном подходе к лечению не угрожает жизни. Но следует учесть, что в отличие от очаговой при крупозной пневмонии воспаление более активное, и склонность к появлению осложнений у пациента больше.
Для того чтобы не произошло поражения легких врачи советуют заранее обезопасить себя мерами профилактики:
- закаливание с постепенным началом – влажные обтирания и воздушные ванны,
- соблюдение правил лечения вирусных поражений организма,
- профилактика застоев малого круга кровообращения посредством своевременной реализации
- терапии сердечно-сосудистых патологий,
- посильные физические нагрузки,
- предупреждение переохлаждений и соблюдение правил личной гигиены,
- правильный режим труда и отдыха.
Слишком позднее начало лечения и самостоятельное уменьшение доз препаратов, назначенных врачом, может стать причиной преобразования патологии в хроническую форму или возникновения осложнений. Уже при первых признаках недомогания следует обратиться к специалисту, который окажет квалифицированную медицинскую помощь.






